آیا تا به حال فکر کردهاید که اگر تخمدان ها در بدن زنان از کار بیفتد، چه اتفاقی میافتد؟ حتی میزان وحشتناک بودن این اتفاق برای خانمها بهخصوص در ایام جوانی قابل تصور هم نیست، اما واقعیت این است که هر خانمی در طول عمر زندگی خود دچار انواع بیماریها یا آسیبهای در ناحیه اندام تناسلی خود شود که یکی از آنها ممکن است متوجه تخمدان هایش شود. چنین حالتی که حتی تصورش هم بسیار دشوار و خشن است انواع نارسایی را برای زنان مبتلابه به همراه دارد. پس به هیچ عنوان نقش کلیدی این عضو از بدن زنان را نمیتوان نادیده گرفت.
تخمدان چیست؟
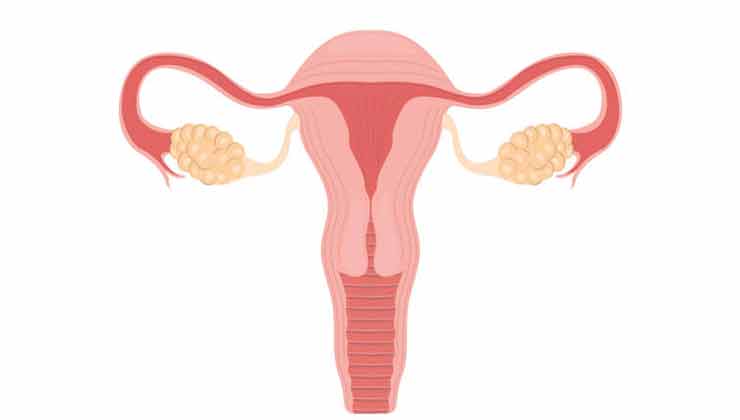
تخمدانها (Ovary) یک جفت غده (تقریباً به اندازه و شکل یک بادام) در دستگاه تناسلی زن هستند که در آن تخمکها ذخیره و استروژن تولید میشود. آنها توسط چندین رباط در دو طرف رحم در جای خود نگه داشته میشوند. تخمکها از طریق لولههای فالوپ از تخمدانها به رحم منتقل میشوند. اطراف ورودی لولههای فالوپ فیمبریههای ریز یا برآمدگیهای انگشت مانند است که هر ماه تخمک را به داخل لوله هدایت میکند.
هر زنی با تمام تخمکهایی که همیشه به آن نیاز دارد متولد میشود، بهطور طبیعی حدود ۱ میلیون تخمک در هر یک از تخمدانها وجود دارد. در دوران بلوغ، زمانی که به احتمال زیاد اولین قاعدگی خود را تجربه میکند، تعداد تخمکها در هر تخمدان حدود ۲۰۰۰۰۰ تا ۴۰۰۰۰۰ تخمک است. اما پس از یائسگی، تخمدانها تولید تخمک را متوقف میکنند و در نهایت آتروفی یا کوچک میشوند. به همین دلیل است که با توقف تولید استروژن، افراد یائسه معمولاً علائمی مانند گرگرفتگی و خشکی واژن را تجربه میکنند. کمبود استروژن همچنین خطر ابتلا به پوکی استخوان را نیز افزایش میدهد که احتمال شکستگی استخوان در زنان را افزایش میدهد.
اجزای تخمدان
همانطور که در مبحث پیشین نیز بدان به خوبی اشاره شد، تخمدانها جزوی اندامهای تناسلی لگن زنان هستند که تخمکها را در خود جای میدهند و همچنین مسئول تولید هورمونهای جنسی هستند. آنها اندامهای جفتی هستند که در دو طرف رحم در داخل رباط پهن زیر لولههای رحمی (فالوپی) قرار دارند. تخمدان در حفره تخمدان قرار دارد، فضایی که توسط عروق ایلیاک خارجی، شریان نافی محو شده و حالب محدود شده است. تخمدانها مسئول نگهداری و رهاسازی تخمکهای لازم برای تولید مثل هستند. در بدو تولد، یک خانم تقریباً ۱ تا ۲ میلیون تخمک دارد، اما تنها ۳۰۰ عدد از این تخمکها بالغ و به منظور لقاح رها میشوند.
لولههای فالوپ
لولههای فالوپ (The fallopian tubes) بافتی عضلانی هستند که در قسمت پایین شکم زنان و در کنار سایر اندامهای تناسلی قرار دارند. دو لوله وجود دارد، یکی در هر طرف، که از نزدیک بالای رحم امتداد یافته، به سمت جانبی کشیده شده و سپس روی تخمدانها و اطراف آن خمیده میشوند. شکل آنها شبیه به یک J توسعه یافته است. انتهای باز این لولههای بسیار نزدیک تخمدانها قرار دارد اما مستقیماً به هم متصل نیستند. در عوض، فیمبریا لولههای فالوپ، تخمک های تخمک گذاری شده را به داخل لولهها و به سمت رحم میکشاند. برخلاف بسیاری از تصاویر، در حالی که تخمدانها و لولههای فالوپ هر دو به رحم متصل هستند، اما به یکدیگر متصل نیستند. چنانچه در یک فرد بالغ، لولههای فالوپ حدود ۱۰ تا ۱۲ سانتیمترطول دارند، اگرچه این طول میتواند از فردی به فرد دیگر متفاوت باشد. آنها به طور کلی از چهار بخش تشکیل شده اند. بخش میان بافتی کوتاه از طریق دیواره رحم به داخل رحم متصل میشود. قسمت بعدی است، بخش باریکی که حدود یک سوم طول لوله است. به دنبال آن آمپول قرار میگیرد که دیوارهای نازک مانند تنگه دارد اما از نظر محیط وسیعتر است. حدود نیمی از طول لوله را تشکیل میدهد. در نهایت، جایی که لوله به یک قیف حاشیهدار که در نزدیکی تخمدان قرار دارد، منبسط میشود. حاشیهها به نام فیمبریا شناخته میشوند و گاهی اوقات آنها را به عنوان بخش پنجم در نظر میگیرند. طولانیترین فیمبریا و نزدیکترین فیمبریا به تخمدان، فیمبریای تخمدان است.
لولههای فالوپ از چندین لایه تشکیل شده اند. لایه بیرونی نوعی غشاء است که به سروزا معروف است. درون این لایههایی از عضله قرار دارد که به عنوان myosalpinx شناخته میشود (myo- پیشوندی است که به عضله اشاره میکند). تعداد لایهها به قسمت لوله بستگی دارد. بنابراین داخل لولههای فالوپ یک سطح مخاطی عمیق چین خورده است.

عملکرد لوله فالوپ
وظیفه اصلی لولههای فالوپ انتقال تخمک از تخمدان به رحم است. تخمکها توسط فیمبریا گرفته شده و سپس به سمت رحم کشیده میشوند. این حرکت هم با ضربان مژک و هم توسط پریستالسیس که انقباضات موزون ماهیچههای لولهها است هدایت میشود. هنگامی که لقاح اتفاق میافتد، اسپرمها از رحم به لولهها میروند، جایی که ممکن است با تخمک روبرو شوند و آن را بارور کنند. سپس تخمک بارور شده به حرکت خود به سمت رحم ادامه میدهد. اگر تخمک بارور شده در رحم کاشته شود و به رشد خود ادامه دهد، به بارداری رحمی تبدیل میشود. انتقال موفقیت آمیز تخمک از طریق لولههای فالوپ برای باردار شدن بدون مداخله پزشکی ضروری است. به همین دلیل است که عقیمسازی و بستن لولهها، که عملکرد لولهها را مختل میکند، یک شکل موثر پیشگیری از بارداری دائمی است. گاهی اوقات از این به عنوان “بستن لولهها” یاد میشود.
بیماریهای لوله فالوپ
بیماریهای لوله فالوپ و سایر شرایط میتوانند بر عملکرد لولههای فالوپ زنان تأثیر بگذارند، این لولهها دو مجرای هستند که تخمدانها را به رحم متصل میکنند و به عنوان مسیری برای تخمکها و اسپرمها عمل میکنند. لولههای فالوپ آسیب دیده یا مسدود شده یکی از دلایل اصلی ناباروری هستند، یا با جلوگیری از رسیدن اسپرم به تخمک که تخمدان در لوله فالوپ تخمک گذاری کرده است یا با جلوگیری از رفتن تخمک بارور شده (جنین) به رحم برای کاشت برای بارداری نرفته است.
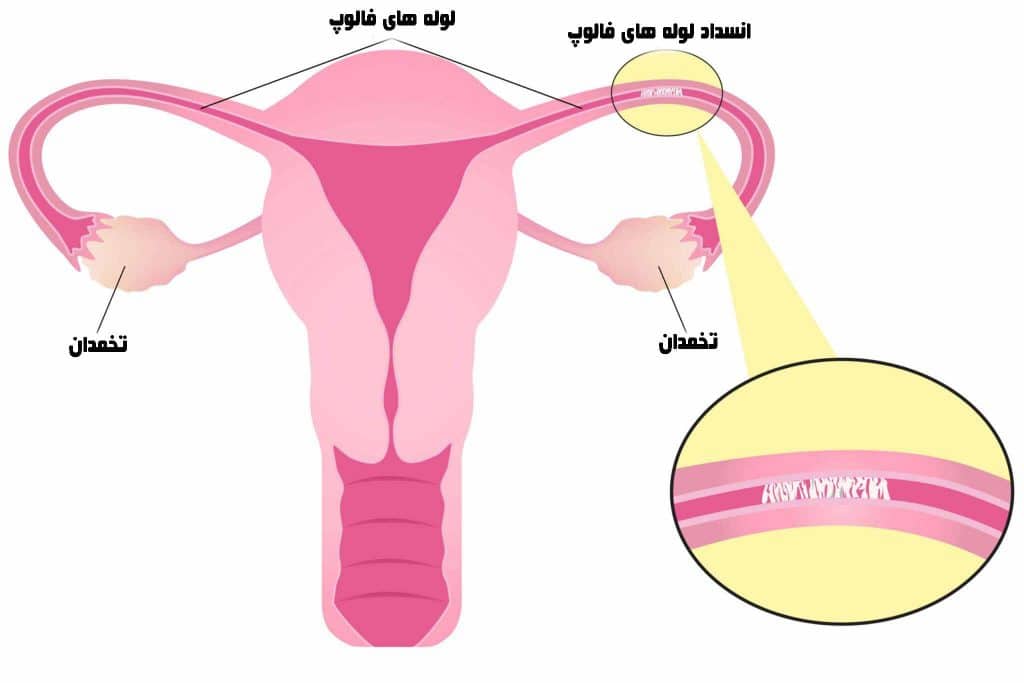
انسداد لوله فالوپ
مسدود شدن لوله فالوپ (Fallopian tube obstruction)، ممکن است به دلیل فشار ناشی از تجمع بافت اسکار درد خفیفی ایجاد کند که به صورت درد ثابت و با درجه پایین در پایین شکم تجربه میشود. با این حال، سایر شرایط غیر مرتبط با بیماری لوله فالوپ نیز میتوانند این علائم را ایجاد کنند.
بارداری خارج از رحم
حاملگی خارج از رحمی (Ectopic pregnancy)، وضعیتی است که بیشتر با لولههای فالوپ همراه است. زمانی اتفاق می افتد که در انتقال تخمک بارور شده به سمت رحم تاخیر وجود داشته باشد. در چنین مواردی، تخمک بارور شده ممکن است لانه گزینی کرده و باعث حاملگی خارج رحمی در داخل لوله شود. حاملگی خارج از رحم را نمی توان با خیال راحت به پایان رساند. ممکن است به صورت انتظاری، پزشکی یا جراحی درمان شود. بدون درمان، حاملگی خارج از رحم می تواند کشنده باشد. این دومین علت اصلی مرگ ناشی از بارداری در ایالات متحده است. خطر این است که لوله ممکن است پاره شود و منجر به خونریزی و شوک شود.
سالپنگیت
بهطور کلی میتوان گفت که سالپنژیت عفونت لولههای فالوپ است. رحم یا لولههای فالوپ دو کانال (راست و چپ) هستند که از حفره رحم به سمت تخمدان مربوطه آن (در همان سمت) امتداد مییابند. ارتباط لوله فالوپ و تخمدان همان چیزی است که به آن آدنکس میگویند. نقش این ساختارها در حمل و نقل و انتقال اسپرم از حفره رحم به یک سوم بیرونی لوله فالوپ جایی که تخمک آزاد در انتظار لقاح است. سپس این ساختارها در حمل و نقل تخم بارور شده (یا تخمک بارور نشده) به سمت حفره رحم که در نهایت جنین در آن کاشته میشود، حیاتی هستند. نکته اصلی این است که این لولهها نقش مهمی در سیستم تولید مثل دارند. اندازه لوله فالوپ به طور متوسط ۱۰ تا ۱۲ سانتیمتر است. سالپنژیت، که گاهی اوقات بدون توجه میگذرد و از تشخیص و درمان جلوگیری میکند، یکی از علل اصلی ناباروری یا نازایی قابل پیشگیری است. عفونت لولهها معمولاً توسط یک عفونت مقاربتی (STI) ایجاد میشود: کلامیدیا و سوزاک میکروبهایی هستند که اغلب در بروز سالپنژیت دخیل هستند. اکثر این عفونتها از طریق روابط جنسی محافظت نشده منتقل میشوند. تخمین زده میشود که ۷۰ تا ۸۰ درصد موارد بالینی ناباروری منشأ لولهای دارند و به کلامیدیا نسبت داده میشوند.
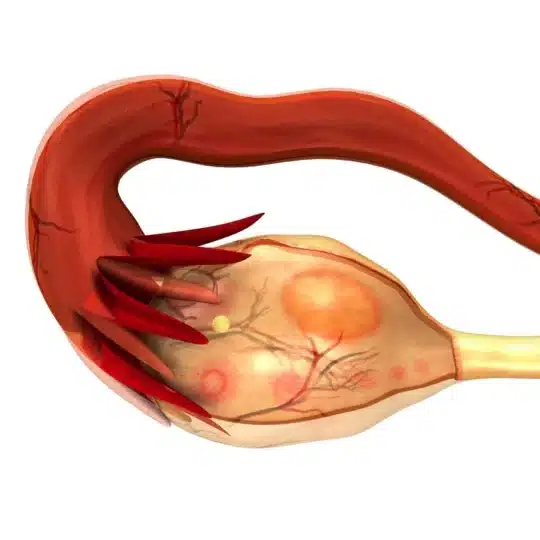
فیمبریا
فیمبریا (Fimbria)، لوله های فیمبریا از برجستگیهای انگشت مانندی ساخته شده اند که در انتهای لولههای فالوپ در نزدیکی تخمدانها قرار دارند. از فیبرهای عضلانی طولی تشکیل شده است. در داخل حفره شکمی، محلی به شکل ترومپت به نام Infundibulum که بین تخمدان و دهانه لوله فالوپ قرار دارد، تشکیل میدهد. بزرگترین قسمت ترومپت به تخمدان متصل است و در باریکترین نقطه به دهانه لوله فالوپ متصل است. بدین ترتیب تخمک گذاری فرآیندی است که در آن تخمدان یک تخمک را از طریق لولههای فیمبریا به داخل لوله فالوپ رها میکند. حدود پنج روز طول میکشد تا تخمک از لوله فالوپ به داخل رحم حرکت کند. اگر این تخمک منجر به بارداری شود، معمولاً در پنج روزی که در لولههای فالوپ می گذرد، بارور میشود و شروع زندگی انسان را ایجاد میکند.
در این مرحله، یک انسان منحصر به فرد ژنتیکی در داخل یک سلول تشکیل شده است و اکثریت قریب به اتفاق ساختار ژنتیکی جنین در سنگ قرار گرفته است. به ندرت اتفاق میافتد که لقاح در خود رحم رخ دهد. اگر تخمک بارور نشده باقی بماند، در طول قاعدگی همراه با پوشش آندومتر از بدن به عنوان ضایعات خارج میشود. لازم به ذکر است که عملکرد فیمبریاها بستگی به نوع فیمبریایی دارد که به آنها ارجاع داده شده است. فیمبریا در باکتریها معمولاً برای اتصال استفاده میشود. سلولهای باکتریایی از فیمبریا برای چسبیدن به سایر سلولهای باکتریایی برای جفت گیری یا چسبیدن به سلولهای که روی آنها زندگی و استفاده میکنند. فیمبریای باکتریایی معمولاً برای حرکت استفاده نمیشود، اگرچه برخی از باکتریها از حرکت لرزان برای استفاده از فیمبریا برای تحرک استفاده میکنند. نمونه ای از این باکتری سودوموناس است. تاژک اغلب برای حرکت توسط باکتریها استفاده میشود و این برآمدگیها بسیار طولانیتر و انعطاف پذیرتر هستند. باکتریهای بیماری زا اغلب دارای فیمبریا هستند زیرا میزان چسبندگی باکتری به ارگانیسمی را که در حال استعمار است افزایش میدهد.
تصویر تخمدان به صورت اینفوگرافیک
تخمدانهای ماده دو عملکرد کلیدی را انجام میدهند: آنها یک تخمک بالغ تولید میکنند تا هر ماه برای لقاح در دسترس باشد (تخمکگذاری) و هورمونهای استروژن و پروژسترون را که برای ایجاد و حفظ بارداری ضروری هستند، تحویل میدهند. هورمون یک “پیامرسان شیمیایی” است که بر سلول، اندام یا عملکرد خاصی در بدن تأثیر میگذارد. هورمونها عملکردهای حیاتی مانند: رشد، متابولیسم، عملکرد جنسی و تولید مثل را تنظیم میکنند. در حالی که تا ۲۰ درصد از زوجهای نابارور با اختلالات تخمک گذاری تشخیص داده میشوند. ۹۰ درصد از زنان قادر به تخمک گذاری هستند و اکثر آنها بسته به سن زن باردار میشوند.
بیماریهای تخمدان
تخمدان هم مانند سایر اعضای بدن ممکن است دچار یکسری بیماری و اختلالاتی شود که با کمک متخصصین متبحر در این زمینه میتوان آنها را رفع نمود و همچنین بهتر از آن، از بروز مشکلات و بیماریها جلوگیری کرد. در ادامه نیز به برخی از شایعترین بیماریهای مرتبط با این عضو از بدن زنان به توضیحی مختصری از آنان میپردازیم تا با آنها آشنایی پیدا کنید.
کیست تخمدان
کیست تخمدان انواع شایع اختلالات تخمدان است، وجود یک نوع کیست تخمدان به صورت ماهیانه طبیعی است. این یک کیست (یا فولیکول) عملکردی است. این نوع کیست دارای یک تخمک در حال رسیدن است که در زمان مناسب در چرخه قاعدگی آزاد میشود. اگر اسپرم در زمان رهاسازی وجود داشته باشد، ممکن است حاملگی رخ دهد. به طور معمول، این کیستها در عرض یک تا دو هفته از بین میروند، اما گاهی اوقات ممکن است مدت بیشتری باقی بمانند. انواع دیگر کیستهای تخمدان اشکالی از اختلالات تخمدان هستند.
کیست های درموئید
کیستهای تخمدان پر از مو، دندان و مایع چربی هستند. اگر بزرگ شوند میتوانند باعث درد شوند. با این حال، آنها باعث ناباروری نمیشوند. این کیستها معمولا در سونوگرافی ظاهر میشوند.
تخمدان پلی کیستیک
تخمدان پلی کیستیک (Polycystic ovary) یا (PCOS)، یکی دیگر از اختلالات هورمونی تخمدان
که ناشناخته است که در آن تخمدانها با کیستهای کوچک زیادی در لبهها بزرگ میشوند. بیماران مبتلا به سندرم تخمدان پلی کیستیک معمولاً از سیکلهای قاعدگی نامنظم، مشکلات باروری، آکنه و رشد یا ریزش بیش از حد مو رنج می برند.
اگرچه پزشکان یک بار فقط PCOS را در زنان دارای اضافه وزن و چاق تشخیص دادند، حتی زنان با وزن طبیعی و کم بدن نیز میتوانند PCOS داشته باشند.
نارسایی زودرس تخمدان
نوع دیگری از اختلالات تخمدان است، میانگین سنی که در آن یک زن یائسه میشود ۵۱ سال است. برخی از زنان یائسگی را خیلی زودتر تجربه میکنند. اگر یائسگی قبل از ۴۰ سالگی رخ دهد، نارسایی زودرس تخمدان (یا نارسایی اولیه تخمدان) نامیده میشود. در بیشتر موارد، دلیل نارسایی زودرس تخمدان ناشناخته است. با این حال، برخی از مشکلات ژنتیکی و خودایمنی میتواند به این نوع اختلال تخمدان کمک کند.
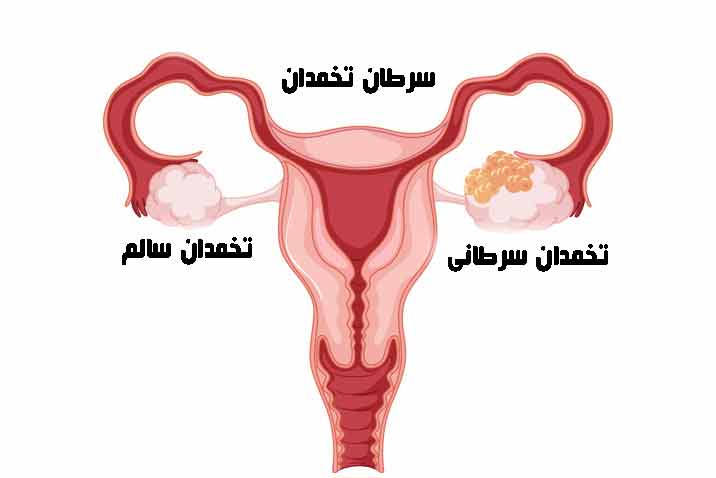
سرطان تخمدان
سرطان تخمدان یک بیماری ویرانگر است. خوشبختانه، در زنانی که هنوز یائسه نشده اند، نادر است. بیماران با سابقه خانوادگی سرطانهای خاص (از جمله پستان، تخمدان و روده بزرگ) ممکن است از غربالگری اضافی بهره مند شوند.
علائم بیماریهای تخمدان
از جمله شایعترین علائم مربوط به بیماری رایج در تخمدان میتوان به موارد زیر اشاره کرد:
سیکل قاعدگی نامنظم
زنان مبتلا برخی از عارضهها در ناحیه تخمدان ممکن است قاعدگی را از دست بدهند یا پریودهای کمتری داشته باشند (کمتر از هشت بار در سال). یا ممکن است قاعدگی آنها هر ۲۱ روز یا بیشتر باشد. برخی از زنان نیزدوره های قاعدگی را متوقف میکنند.
رشد بیش از حد موهای زائد
موهای زائد در ناحیه صورت، چانه یا قسمتهایی از بدن که مردان معمولاً مو دارند. به این “هیرسوتیسم” می گویند. هیرسوتیسم تا ۷۰ درصد از زنان دچار عارضههای تخمدان را تحت تأثیر قرار میدهد.
آکنه
آکنه روی صورت، سینه و قسمت بالایی پشت
ریزش مو
ریزش مو در پوست سر؛ طاسی با الگوی مردانه
نوسانات ناگهانی در وزن
مانند افزایش یا کاهش شدید وزن در زنان
تیره شدن پوست
تغییر رنگ به خصوص در امتداد چینهای گردن، کشاله ران و زیر سینهها
آزمایشات تخمدان
از گذشته تا کنون در زمینه علم پزشکی پزشکان به این نتیجه رسیدهاند که همیشه تشخیص درست و به موقع خود یکی از مهمترین عوامل تاثیرگذار بر روی روند درمانی مثبت است تا جایی که حتی با انجام چکاپهای دورهای نیز میتوان جلوی بروز بیماری را گرفت و یا اینکه با شناخت سریع بیماری درمان را آغاز کرده و مشکل را در همان ابتدا ریشه کن کرد. پس این بخش از روند درمان بسیار موثر و حیاتی است و برای محافظت از سلامتیتان باید آن را جدی بگیرید و با توصیه پزشک خود به صورت دورهای هرگونه چکاپ و بررسی مربوط به تخمدان وجود دارد را به خوبی انجام دهید.
عکس رنگی رحم یا HSG
هیستروسالپنگوگرام (HSG) یک آزمایش رنگ با اشعه ایکس است که برای تشخیص مشکلات مربوط به باروری استفاده می شود. در طول HSG، یک اشعه ایکس تصاویری از حفره رحم و لولههای فالوپ را در حالی که با رنگ مخصوص پر شدهاند، ثبت میکند. HSG می تواند به ارائه دهنده شما کمک کند تا مشکلاتی را در آناتومی تولید مثل شما تشخیص دهد که ممکن است مانع از بارداری شما شود. این مشکلات شامل مسدود شدن لوله های فالوپ و شکل نامنظم رحم است. پزشک شما روش شما را طوری برنامه ریزی می کند که در دو هفته اول چرخه قاعدگی شما – پس از پایان آخرین قاعدگی، اما قبل از تخمک گذاری انجام شود. این زمان احتمال بارداری یا قاعدگی شما را در طول عمل کاهش می دهد.
توجه داشته باشید که اگر باردار هستید یا اگر عفونت لگنی دارید، نباید HSG را انجام دهید.
پس میتوان گفت که HSG می تواند به پزشک متخصص کمک کند تا ببیند لوله های فالوپ شما باز یا مسدود شده اند. این اطلاعات می تواند به پزشک شما در تشخیص مشکلات باروری کمک کند. لوله های فالوپ باز اجازه می دهد تا یک مسیر روشن برای لقاح رخ دهد. اسپرم از طریق لوله های فالوپ حرکت می کند تا تخمک را بارور کند. تخمک بارور شده (جنین) از طریق لوله های فالوپ به رحم (رحم) می رود، جایی که می تواند رشد کند و به یک جنین سالم تبدیل شود. لوله های فالوپ مسدود شده از وقوع این فرآیندها جلوگیری می کند و یکی از دلایل اصلی ناباروری است.
HSG همچنین میتواند به متخصص زنان و زایمان این اجازه را میدهد:
موفقیت بستن لولهها یا برگشت لولهها را بررسی کنید: HSG میتواند نشان دهد که آیا روش بستن لولهها با موفقیت لولههای فالوپ شما را بسته است تا نتوانید باردار شوید. همچنین میتواند نشان دهد که آیا این روش با موفقیت معکوس شده است یا خیر. برای تصویربرداری بیشتر برنامهریزی کنید: HSG میتواند بینظمیهایی را در رحم شما نشان دهد. سونو هیستروگرافی میتواند نتایج HSG را بیشتر مشخص کند و تشخیص نهایی را ارائه دهد، در حالی که هیستروسکوپی میتواند شرایط خاصی را که رحم شما را درگیر میکند درمان کند. امروزه از هیستروسالپنگوگرام فقط برای تعیین باز بودن لولهها استفاده میشود، زیرا میتوان سایر آزمایشات کم عارضه و کاملتری را برای مطالعه رحم انجام داد.
هیدروسونوگرافی
هیدروسونوگرافی (Hydrosonography)، این یک سری اسکن اولتراسوند لگن است تا بررسی شود که آیا حفره رحم و لولههای فالوپ مرتب هستند یا خیر. برای دریافت تصاویری از قسمتهای داخلی اندامهای اسکن شده، یک مایع فیزیولوژیکی استریل (سالین نرمال) از طریق واژن به داخل رحم و لولهها میریزد. این آزمایش همچنین شامل یک سونوگرافی ۳ بعدی رحمی است که تصویری عالی از ساختار رحم ارائه میکند، که عمدتاً به لطف تزریق مایع قادر به ارزیابی نواحی داخلی است. در این آزمایش، بر خلاف عکس اشعه ایکس، هیچ قرار گرفتن در معرض ید یا اشعه وجود ندارد. این آزمایش همراه با واحد سونوگرافی زنان و زایمان انجام میشود. این آزمایش به طور کلی به عنوان یک تست باروری برای زنان انجام میشود، زمانی که نیاز به روشن شدن علائم غیرعادی در رحم مانند پولیپ رحم ، خونریزی غیرطبیعی، بارداریهای مکرر از دست رفته یا در آماده سازی برای درمان IVF وجود دارد. این تست برای تایید یا نفی نقایص، رشد، انسداد یا چسبندگی در این اندامها مفید است.
آمادگی برای انجام این هیدروسونوگرافی
- آزمایش در نیمه اول پریود، قبل از تخمک گذاری، ۱۱-۵ روز پس از خونریزی قاعدگی (بدون لکه) انجام میشود.
- در روز اول یا دوم پریود خود، برای تعیین نوبت تماس بگیرید.
- از شروع قاعدگی تا بعد از آزمایش روابط جنسی نداشته باشید. این برای اطمینان از باردار نبودن شما در زمان آزمایش است.
- پزشک خود را از هرگونه عفونت لگنی یا بیماری قلبی در گذشته که نیاز به درمان پیشگیرانه آنتی بیوتیکی دارد مطلع کنید.
- میتوانید صبحانه ای سبک اما نه خیلی نزدیک به آن بخورید.
- از دو روز قبل از آزمایش، توصیه میشود ۱۰۰ میلیگرم آنتی بیوتیک نوع داکسی سایکلین (در صورت عدم حساسیت) دو بار در روز به مدت ۵ روز مصرف کنید. باید آن را با غذا مصرف کنید و تا نیمساعت پس از مصرف دراز نکشید. از پزشک یا واحد IVF نسخه بخواهید.
- همچنین مصرف ۴۰۰ میلیگرم مسکن (NSAIDS، Advil، Ibuprofen یا مشابه) را حدود ۳۰-۶۰ دقیقه قبل از آزمایش توصیه میشود.
- کسی را با عنوان همراه در کنار خود داشته باشید تا بتواند شما در امور اولیه بعد از اتمام آزمایش کمک کند.
- در نظر داشته باشید که قبل از انجام آزمایش مثانه خود را خالی کنید.
در طول آزمایش هیدروسونوگرافی واقعی چه اتفاقی می افتد؟
متخصص زنان و زایمان این آزمایش را انجام میدهد که معمولاً توسط یک تکنسین سونوگرافی یا یک پزشک متخصص در سونوگرافی کمک میکند. این تست حدود ۵-۱۰ دقیقه طول میکشد.
از بیمار خواسته میشود که روی صندلی تست زنان دراز بکشد. پس از پوشاندن کشاله رانها با پارچه استریل، پزشک دستگاهی (اسپکولوم) را وارد میکند که امکان مشاهده دهانه رحم را فراهم میکند. گاهی اوقات، پزشک ممکن است از دستگاهی برای نگه داشتن دهانه رحم (تانکولوم) نیز استفاده کند. ناحیه مورد نظر استریل میشود و سپس یک لوله نرم و انعطافپذیر به قطر حدود ۲ میلیمتر در دهانه رحم قرار میگیرد. در انتهای لوله بالونی وجود دارد که در رحم به قطر ۵ میلیمتر منبسط میشود.
سونوگرافی شرایط رحم و لولههای فالوپ را با مایع بررسی میکند. پس از پر شدن محل، پزشک یا تکنسین یک سری عکس میگیرد. برای اینکه در آینده یک بازسازی سه بعدی از حفره رحم توسط رایانه پردازش شود. در طول تزریق محلول، ممکن است احساس ناراحتی مشابه دردهای پریود کنید که ممکن است تا چند ساعت پس از آزمایش نیز ادامه یابد. به همین دلیل است که از سوی متخصصین شدیداً توصیه میشود با شخصی همراه شوید که میتواند به شما کمک کند یا شما را به خانه برساند.
لاپاراسکوپی
لاپاراسکوپی( laparoscopy)، نوعی عمل کم تهاجمی است که تمامی اختلالات مربوط به نواحی مختلف بدن را مورد تشخیص و ارزیابی قرار میدهد و حتی در مواردی نیز با نوع جراحی و مزایا بسیاری که دارد، اقدام به خارج نمودن توده و در نهایت درمان بیماری نیز میکنند. در جراحی لاپاراسکوپی از یک لوله نازک به نام لاپاراسکوپ استفاده میشود که از طریق یک برش کوچک به شکم وارد میشود. برش بریدگی کوچکی است که در طی جراحی روی پوست ایجاد میشود. این لوله یک دوربین به آن متصل است. دوربین تصاویر را به یک مانیتور ارسال میکند. این به جراح اجازه میدهد تا داخل بدن را بدون آسیب جدی به بیمار مشاهده کند.
حال آنکه از این روش برای تشخیص بسیاری از بیماریهای ناحیه تناسلی زنان استفاده میشود، هرگونه عارضه جدی را به خوبی قابل مشاهده و تشخیص قرار میدهد و همچنین به دلیل شرایط برشهای کوچک و بهبودی سریعتری که دارد پزشک زنان این روش را نسبت به سایر تکنیکهای تشخیصی ارجح میداند.
راهکارهای سلامت تخمدان
هر زنی بهطور طبیعی در طول عمر خود ممکن است در معرض خطر ابتلا به سرطان و یا انواع عارضههای مربوط به تخمدان، قرار گیرد. اگرچه عواملی وجود دارند که این خطر را افزایش میدهند. داشتن سابقه خانوادگی، جهشهای ژنتیکی یا سن بالای ۶۳ سال تنها تعدادی از عوامل غیر قابل کنترلی هستند که خطر ابتلا به این بیماریها را افزایش میدهند. با این حال، برخی از عوامل سبک زندگی وجود دارد که میتوانید آنها را برای کاهش خطر ابتلا به این اختلالات کنترل کنید.
ورزش و رژیم غذایی
با حفظ یک رژیم ورزشی هفتگی و رژیم غذایی سالم میتوانید تغییرات اساسی را در سلامت خود ایجاد کنید. به عنوان مثال با ۳۰ دقیقه ورزش در روز، میتوانید خطر ابتلا به این بیماری را تا ۲۰ درصد کاهش دهید. در کنار یک سبک زندگی فعال، گنجاندن برخی از مواد غذایی در رژیم غذایی شما نیز میتواند خطر ابتلا را کاهش دهد. غذاهایی مانند: لوبیا، تخم مرغ، آجیل و سایر غذاهایی که ویتامین D را تامین میکنند و همچنین غذاهای سرشار از ویتامین A مانند: هویج، سبزیجات برگدار و سیبزمینی شیرین توصیه میشود.
اجتناب از مواد سرطان زا
مواد سرطان زا موادی هستند که میتوانند باعث سرطان شوند. بسیاری از این مواد وجود دارند که فقط در صورت خطر ابتلا به سرطان، مانند سابقه خانوادگی یا جهش ژنتیکی، باعث سرطان میشوند. با این حال، مواردی وجود دارند که بدون توجه به سرطان میتوانند ایجاد سرطان کنند. اجتناب از مواردی مانند: پودر تالک که در استفادههای روزمره مانند: پودر بچه، دئودورانتهای واژن و لوازم آرایش یافت می شود، می تواند خطر ابتلا به سرطان تخمدان را کاهش دهد. زنان زیادی هستند که برخی از این محصولات را به طور منظم در نزدیکی ناحیه تناسلی استفاده کرده و به سرطان تخمدان مبتلا شدهاند.
بارداری و شیردهی
زنانی که حداقل یک فرزند به دنیا آورده اند، به خصوص قبل از ۳۰ سالگی، کمتر در معرض خطر ابتلا به سرطان تخمدان هستند. این خطر برای هر فرزندی که یک زن به دنیا میآورد، کاهش مییابد. نه تنها این، بلکه زنانی که به فرزندان خود شیر میدهند نیز کمتر در معرض خطر ابتلا به سرطان تخمدان هستند.
سبک زندگی سالم
اجتناب از استفاده و قرار گرفتن در معرض محصولات تنباکو نه تنها میتواند خطر ابتلا به سرطان تخمدان، بلکه بسیاری از انواع سرطانهای دیگر را نیز کاهش دهد. همچنین توصیه میشود مصرف الکل خود را به سه نوشیدنی در هفته محدود کنید. اجتناب از دخانیات و محدود کردن مصرف الکل و همچنین رعایت نکات بالا برای ورزش روزانه و حفظ یک رژیم غذایی سالم میتواند خطر ابتلا به سرطان تخمدان را کاهش دهد.
خلاصه
امید است که با مطالعه مطالب فوق به آشنایی حداکثری از این عضو مهم در بدن زنان رسیده باشید و همچنین با این شناختی که حاصل شده است جلوی بروز بسیاری از بیماریهای شایع زنان گرفته شود. البته که در اولین قدم باید از با انتخابی هوشمندانه در بهترین متخصص زنان و زایمان از سلامتی خود محافظت کنید.